|
|
|
La viruela del mono, también llamada viruela del simio o símica (Monkeypox en inglés, MPX) es una enfermedad zoonótica viral poco frecuente, autolimitada y generalmente leve. Los casos graves son más frecuentes entre los niños, adultos jóvenes y personas inmunocomprometidas, y están relacionados con el grado de exposición al virus y la vulnerabilidad de la persona. Ante la reciente alerta a nivel internacional sobre infección de Viruela de los Monos y de acuerdo con los procedimientos del Sistema de Alerta Precoz y Respuesta Rápida, se están poniendo en marcha todos los mecanismos necesarios para garantizar una respuesta oportuna y coordinada. El objetivo de este proceso es garantizar la notificación, detección y el diagnóstico precoz de un caso de MPX con el fin de adoptar de manera inmediata las medidas de control adecuadas para evitar la aparición de casos secundarios.
El mecanismo de transmisión de persona a persona es a través de gotas respiratorias grandes, mediante contacto directo con las lesiones de la piel, por fluidos corporales u objetos contaminados con el virus. También se ha documentado la transmisión de madre a hijo. Actualmente, las relaciones sexuales suponen el mayor riesgo de transmisión debido al contacto directo entre piel y mucosas.
El período de incubación es de 6 a 16 días, aunque puede oscilar entre 5 y 21. La clínica inicial suele incluir: fiebre, cefalea, artralgias, linfadenopatías y astenia.
Las lesiones evolucionan de forma uniforme y de manera secuencial de máculas a pápulas, vesículas, pústulas y costras que se secan y desaparecen. Los síntomas suelen durar de 2 a 4 semanas. Los casos graves ocurren con mayor frecuencia entre los niños pequeños, adultos jóvenes y personas inmunocomprometidas y están relacionados con el grado de exposición al virus y la vulnerabilidad de la persona. Las complicaciones pueden incluir:
El diagnóstico diferencial clínico que debe considerarse incluye otras enfermedades exantemáticas que pueden cursar con erupción pustulosa o vesículas generalizada:
La linfadenopatía durante la etapa prodrómica de la enfermedad puede ser una característica clínica para distinguir MPX de la varicela o la viruela. Es muy importante realizar las pruebas diagnósticas necesarias que permitan realizar el diagnóstico diferencial con otras enfermedades: analítica, serología, biopsias...
Criterio clínico: Una persona con un cuadro clínico altamente sugestivo de infección por monkeypox (MPX) (exantema vesicular o pustular -especialmente si es umbillicado- en cualquier parte del cuerpo con uno más de los siguientes síntoma: fiebre >38,5ºC, dolor de cabeza intenso, mialgia, artralgia, dolor de espalda, linfadenopatías), en la que se han descartado o el diagnóstico diferencial indica que hay muy baja sospecha de otras patologías. Criterio epidemiológico: Si en los 21 días antes del inicio de síntomas cumple uno de los siguientes:
Criterio de laboratorio: Detección de genoma de virus de MPX (MPXV) en muestra clínica por PCR o secuanciación.
Los casos sospechosos y probables pendiente del resultado de una prueba diagnóstica se considerarán casos en investigación.
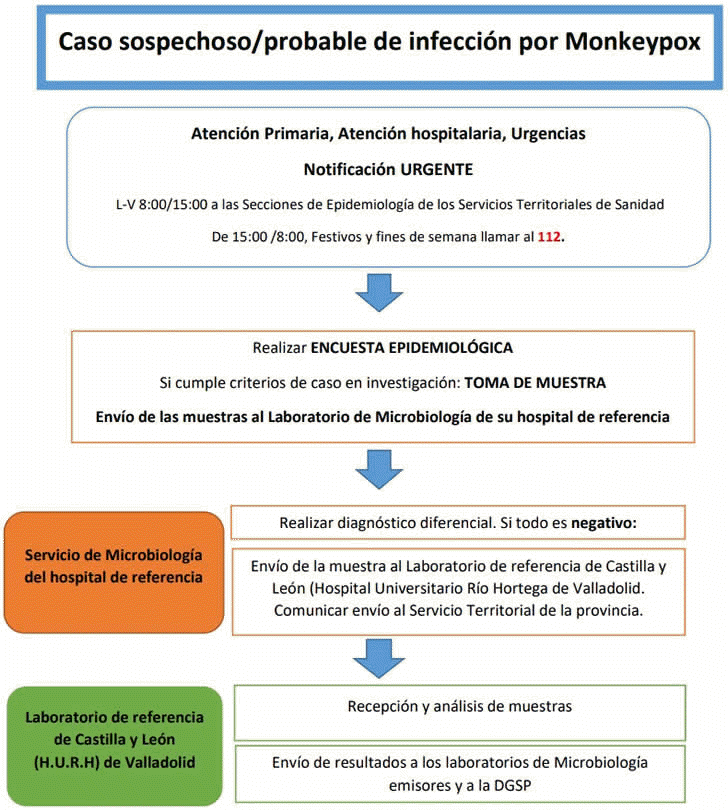
Ante un caso en investigación en cualquier ámbito: Atención Primaria, Atención hospitalaria o Urgencias, se seguirán las siguientes actuaciones: a) Notificación URGENTE a la Autoridad Sanitaria de la sospecha de caso:
b) Cumplimentar la encuesta de caso c) Toma de muestra La muestra de elección para realizar el diagnóstico de Viruela de los Monos o Monkeypox es la muestra de lesión cutánea: líquido vesicular, frotis de lesiones vesiculares, exudados o costras. Si esta muestra no estuviera disponible o se requiriesen otros estudios adicionales se podrían utilizar otras muestras (serología, frotis nasofaríngeo, orina...). Las muestras se recogerán en medio de transporte de virus y deben enviarse lo más rápidamente posible al laboratorio de Microbiología del hospital de su área de referencia. Se podrán transportar a temperatura ambiente, si no se demora su envío tras su obtención (máximo 4 horas), pasado este tiempo deben refrigerarse las muestras entre 2-8º C para su transporte. Hay que recoger muestras para realizar diagnóstico diferencial. Los laboratorios clínicos deben ser informados con anticipación de las muestras enviadas, para que puedan minimizar el riesgo para los trabajadores de laboratorio y, cuando corresponda, realizar de manera segura las pruebas de laboratorio que son esenciales para la atención clínica. El Laboratorio de Microbiología del hospital del área de referencia realizará las pruebas pertinentes para descartar las enfermedades contemplada en el diagnóstico diferencial. En caso de que todas las pruebas fuesen negativas, se enviará una muestra al laboratorio de referencia de Castilla y León, el Laboratorio de Microbiología del Hospital Río Hortega de Valladolid, en las mismas condiciones de transporte. La autorización de la autoridad sanitaria no es preceptiva para el envío de muestras al centro autonómico de referencia, pero debe comunicarse al Servicio Territorial de Sanidad de su provincia de forma urgente. Las muestras se enviarán, acorde con lo establecido en las operaciones de transporte de mercancías peligrosas por carretera en el territorio español, como mercancía de categría A cumpliéndose las prescripciones de la normativa para el nº ONU 2814. El Laboratorio de referencia, una vez conocido el resultado, lo comunicará al laboratorio de Microbiología emisor de la muestra y a la Dirección General de Salud Pública, en el siguiente correo electrónico: dgsp@jcyl.es
Las recomendaciones a seguir tanto para los casos confirmados como para los casos en investigación son las siguientes: A) CASOS NO HOSPITALIZADOS:
B) CASOS HOSPITALIZADOS:
Además de lo descrito, las unidades de control de la infección de los centros sanitarios establecerán todas aquellas medidas que se consideren necesarias.
Ante cualquier caso sospechoso, se iniciará la búsqueda e identificación de posibles contactos estrechos, tanto entre el personal sanitario como entre convivientes, laborales o sociales, especialmente los contactos sexuales. No se iniciará el seguimiento hasta la confirmación del caso. La identificación y el seguimiento de los contactos estrechos se realizará por parte de la Sección de Epidemiología del Servicio Territorial de cada provincia.
|






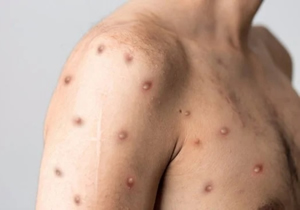 Entre 1 y 5 días tras la fiebre, se desarrolla una
erupción que suele comenzar en la cara y se extiende a otras partes del cuerpo
(palmas de las manos y plantas de los pies). Las lesiones también se pueden
presentar en la mucosa de la zona genital, anal, perianal y boca, y conjuntivas
y córnea en menor medida.
Entre 1 y 5 días tras la fiebre, se desarrolla una
erupción que suele comenzar en la cara y se extiende a otras partes del cuerpo
(palmas de las manos y plantas de los pies). Las lesiones también se pueden
presentar en la mucosa de la zona genital, anal, perianal y boca, y conjuntivas
y córnea en menor medida.